بهترین دکتر زایمان سزارین در تهران
لحظه تولد یکی از هیجانانگیزترین تجربیات زندگی هر مادری است. در این مسیر، تصمیمگیری درباره نحوه زایمان، خواه طبیعی باشد یا سزارین، از اهمیت ویژهای برخوردار است. زایمان سزارین یک روش جراحی شناختهشده و ایمن است که در بسیاری از مواقع، تنها گزینه برای حفظ سلامت مادر و نوزاد به شمار میآید. اما نگرانیهای بسیاری در ذهن مادران آینده وجود دارد؛ از انتخاب بهترین متخصص و بیمارستان گرفته تا آگاهی از مراحل دقیق جراحی، هزینهها و مراقبتهای پس از آن. به ویژه در شهری مثل تهران که دسترسی به برترین امکانات پزشکی دنیا فراهم است، پیدا کردن یک دکتر سزارین خوب که هم مهارت بالایی داشته باشد و هم دغدغههای مادر را درک کند، حیاتی است. در این صفحه از سایت دکتر علوی با هدف راهنمایی شما، مادران عزیز، برای یک انتخاب آگاهانه و کاهش استرسهای مرتبط با این عمل جراحی تهیه شده است.

معرفی بهترین دکتر سزارین تهران
انتخاب بهترین دکتر سزارین در تهران اساسیترین گام برای اطمینان از یک زایمان موفق و ایمن است که این انتخاب باید بر اساس ترکیبی از تجربه جراح در انجام سزارینهای پیچیده، آمار موفقیت بالا و کمترین میزان عوارض در بیماران قبلی، دانش به روز در خصوص تکنیکهای نوین جراحی سزارین، و مهمتر از همه، اخلاق حرفهای و ارتباط همدلانه با بیمار صورت گیرد. یک جراح زبده، نه تنها در اتاق عمل عملکرد بینقص دارد، بلکه در طول دوران بارداری نیز مشاوری دلسوز است که با در نظر گرفتن تمامی شرایط پزشکی مادر و نوزاد، بهترین زمان و روش سزارین را تعیین میکند و به خوبی میتواند شرایط استرسزای مادران را درک کرده و با توضیحات آرامشبخش، آنها را برای این تجربه آماده سازد. در نهایت، شهرت و اعتبار پزشک در جامعه پزشکی و بیمارستانهای تراز اول پایتخت نیز از فاکتورهای کلیدی است که در جستجوی شما برای یافتن متخصص تراز اول در این حوزه نقش مهمی ایفا میکند.
درصورت تماس اعلام کنید که از طرف سایت تماس گرفته اید

عمل سزارین چیست؟

عمل سزارین یک روش جراحی مهم و نجاتدهنده است که طی آن نوزاد از طریق یک برش جراحی در شکم و رحم مادر متولد میشود و این عمل، که معمولاً بین ۴۵ دقیقه تا یک ساعت به طول میانجامد، تحت بیهوشی عمومی یا بیحسی نخاعی انجام میگیرد و در شرایطی که زایمان طبیعی برای مادر یا جنین خطرناک باشد یا پیشرفت نکند، به عنوان یک راهکار ایمن و سریع مورد استفاده قرار میگیرد و هدف اصلی آن، حفظ سلامتی کامل هر دو فرد درگیر در فرآیند زایمان است.
انواع عمل سزارین در تهران
عمل سزارین بسته به شرایط پزشکی مادر و وضعیت نوزاد، به انواع مختلفی تقسیم میشود که پزشک متخصص بر اساس بررسی دقیق پرونده پزشکی و نیازهای فوری یا برنامهریزیشده، مناسبترین نوع برش و تکنیک را انتخاب میکند. این تنوع در روشهای جراحی، امکان تطبیق عمل سزارین با پیچیدهترین شرایط پزشکی را فراهم میآورد و نقش مهمی در کاهش عوارض و تسریع روند بهبودی دارد، که این انتخاب هوشمندانه توسط جراح حاذق انجام میشود.
سزارین انتخابی
سزارین انتخابی که با نام سزارین الکتیو نیز شناخته میشود، عمل جراحی است که بر اساس یک برنامه زمانی مشخص و پیش از شروع دردهای زایمانی برنامهریزی میشود و این نوع سزارین اغلب به دلایل پزشکی واضح و یا در مواردی نادر به انتخاب و درخواست مادر انجام میگیرد، که معمولاً در حدود هفته ۳۹ بارداری برای به حداقل رساندن خطرات ناشی از زایمان زودرس و اطمینان از آمادگی کامل نوزاد انجام میشود و به مادر و تیم پزشکی اجازه میدهد که با آمادگی کامل وارد اتاق عمل شوند.
سزارین اورژانسی
سزارین اورژانسی عملی است که به دلیل بروز ناگهانی یک خطر جدی برای جان مادر یا جنین در حین زایمان یا پیش از شروع آن، بدون برنامهریزی قبلی و در سریعترین زمان ممکن انجام میشود و موقعیتهایی مانند افت ناگهانی ضربان قلب جنین، جدا شدن جفت از دیواره رحم ، خونریزی شدید مادر، یا عدم پیشرفت زایمان طبیعی بعد از ساعتها تلاش از دلایل اصلی انجام این نوع سزارین هستند که در این موارد، سرعت عمل جراح و تیم بیهوشی برای نجات جان مادر و نوزاد بسیار حیاتی است.
سزارین کلاسیک
سزارین کلاسیک یک روش قدیمیتر از سزارین است که در آن برش جراحی به صورت عمودی در قسمت بالایی رحم انجام میشود و این روش به دلیل احتمال بیشتر خونریزی و پارگی رحم در بارداریهای بعدی، امروزه کمتر مورد استفاده قرار میگیرد و معمولاً تنها در شرایط پزشکی بسیار خاص و اورژانسی که برش عرضی امکانپذیر نیست توسط پزشک متخصص انتخاب میشود و در حال حاضر، سزارین با برش عرضی پایین شکم به دلیل ایمنی بیشتر و کاهش عوارض، به روش استاندارد تبدیل شده است.
سزارین با برش عرضی پایین شکم
سزارین با برش عرضی پایین شکم که به آن سزارین سگمانی یا برش بیکینی نیز گفته میشود، متداولترین و استانداردترین روش انجام سزارین در دنیا است و در این روش، برشی افقی در قسمت پایین شکم، دقیقاً بالای خط موهای شرمگاهی ایجاد میشود که سپس برش افقی مشابهی در قسمت پایینی و نازکتر رحم داده میشود تا نوزاد متولد شود. این روش به دلیل بهبود سریعتر، خونریزی کمتر، کاهش احتمال پارگی رحم در بارداریهای بعدی و ملاحظات زیبایی توسط جراحان ترجیح داده میشود و امروزه انتخاب اول در اکثر سزارینهای برنامهریزیشده و غیر اورژانسی است.
مراحل زایمان سزارین با تصویر
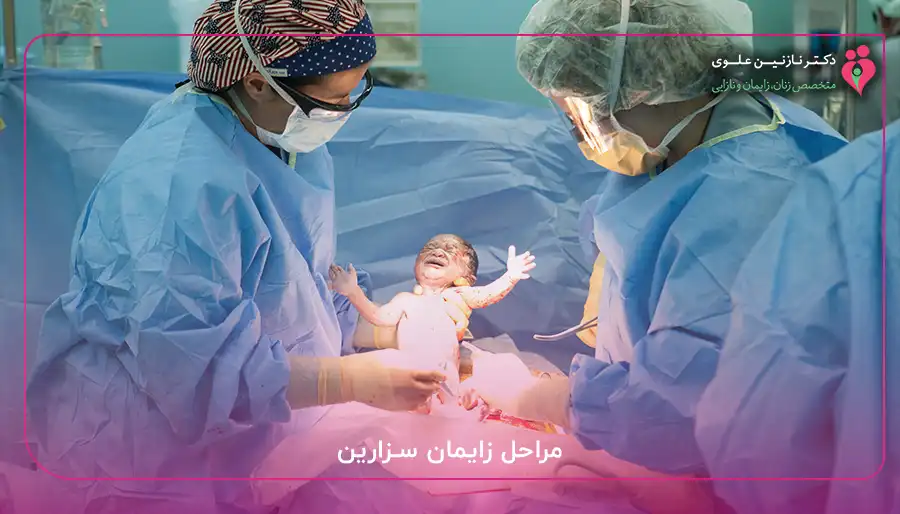
زایمان سزارین یک فرآیند جراحی استاندارد است که از ابتدا تا پایان با نظارت دقیق تیم پزشکی و بیهوشی انجام میشود و این عمل طی چند مرحله مشخص صورت میگیرد که درک آنها به مادر کمک میکند تا با آرامش بیشتری این تجربه را پشت سر بگذارد. اولین مرحله، آمادهسازی مادر شامل تزریق بیهوشی یا بیحسی و نصب پرده استریل برای جدا کردن ناحیه عمل است، سپس برش جراحی در شکم و رحم انجام میشود و جراح با دقت نوزاد را خارج میکند، بند ناف بریده میشود و نوزاد به تیم پرستاری تحویل داده میشود تا اولین ارزیابیها انجام شود. در مرحله پایانی، جراح جفت را خارج کرده و سپس با دقت و ظرافت تمام لایههای شکم و رحم را بخیه میزند که این مرحله بسته به مهارت جراح در بستن لایهها، ممکن است بیشترین زمان را به خود اختصاص دهد.
آمادگی قبل از سزارین
آمادگی قبل از سزارین نقش بسزایی در کاهش اضطراب، تسریع روند بهبودی و جلوگیری از عوارض دارد که این آمادگی شامل انجام آزمایشهای روتین خون، نوار قلب، و مشاوره با متخصص بیهوشی برای انتخاب بهترین روش بیهوشی بر اساس شرایط پزشکی مادر است. مادر باید دستورالعملهای پزشک در مورد رژیم غذایی و ناشتا بودن در شب قبل از عمل، قطع مصرف برخی داروها یا مکملها و همچنین حذف جواهرات و لاک ناخن را به دقت رعایت کند و آمادهسازی روانی نیز به همان اندازه مهم است، به طوری که مادر باید با آگاهی کامل از مراحل عمل و کمک گرفتن از تیم روانشناس یا پزشک، اضطراب خود را کنترل کند و با آرامش برای تولد نوزاد آماده شود.
مراقبت بعد از سزارین
مراقبت بعد از سزارین در بیمارستان بلافاصله پس از اتمام عمل آغاز میشود و این مراقبتها برای جلوگیری از عفونت، کنترل درد و اطمینان از شروع صحیح شیردهی حیاتی هستند که در ابتدا، تیم پرستاری علائم حیاتی مادر را به دقت تحت نظر میگیرد و داروهای ضد درد به صورت منظم برای کنترل درد ناشی از برش جراحی تجویز میشوند. تشویق مادر به راه رفتن آرام در اسرع وقت برای جلوگیری از تشکیل لخته خون و بهبود عملکرد روده بسیار مهم است و همچنین، نظارت دقیق بر محل بخیه، بررسی میزان خونریزی واژینال و کمک به مادر برای شروع شیردهی موفق از دیگر اقدامات ضروری مراقبتهای پس از زایمان سزارین است.
دوران نقاهت بعد از زایمان سزارین
دوران نقاهت بعد از زایمان سزارین معمولاً حدود شش هفته به طول میانجامد، اگرچه بهبودی کامل ممکن است طولانیتر باشد و در این مدت، مهمترین توصیه استراحت کافی و پرهیز جدی از بلند کردن اجسام سنگین یا انجام فعالیتهای بدنی شدید است تا بخیهها فرصت ترمیم کامل را پیدا کنند. مادر باید به تغذیه مناسب و کافی برای تسریع ترمیم بافتها و حمایت از شیردهی توجه ویژهای داشته باشد و همچنین، باید علائم هشداردهنده مانند تب بالا، ترشحات بدبو یا خونریزی شدید از واژن، و درد فزاینده در محل زخم را به دقت تحت نظر داشته باشد و در صورت مشاهده هر یک، فوراً با پزشک خود تماس بگیرد و مراجعات منظم پس از زایمان نیز برای بررسی روند بهبودی و اطمینان از سلامت عمومی مادر ضروری است.
علائم زایمان سزارین چیست؟

اصطلاح “علائم زایمان سزارین” معمولاً به دلایل پزشکی اطلاق میشود که پزشک را وادار به انتخاب این روش زایمان میکند، نه اینکه سزارین خود دارای علائم خاصی باشد و این علائم در واقع شرایط اورژانسی یا پیشبینی شدهای هستند که سلامت مادر و نوزاد را در معرض خطر قرار میدهند، مانند جفت سرراهی که دهانه رحم را میبندد، پرولاپس بند ناف ، قرارگیری نامناسب نوزاد ، یا عدم پیشرفت زایمان طبیعی علیرغم انقباضات قوی. در شرایط اورژانسی، علائم ممکن است شامل کاهش یا نامنظم شدن ضربان قلب جنین یا خونریزی شدید مادر باشند که نیاز به سزارین فوری را نشان میدهند.
عوارض سزارین
عمل سزارین مانند هر جراحی بزرگ دیگری، ممکن است با عوارضی همراه باشد، اگرچه به لطف پیشرفتهای پزشکی و مهارت جراحان حاذق در تهران، احتمال بروز عوارض جدی به حداقل رسیده است و آگاهی از این عوارض به مادر کمک میکند تا مراقبتهای پس از عمل را با جدیت بیشتری دنبال کند. عوارض بالقوه شامل عفونت در ناحیه بخیه یا رحم، خونریزی بیش از حد، ایجاد لخته خون در پاها یا ریهها ، و عوارض ناشی از بیهوشی یا بیحسی مانند سردرد شدید میشوند. همچنین احتمال کمی برای آسیب به مثانه یا روده در طول عمل وجود دارد که بسیار نادر است.
عوارض برای مادر
عوارض سزارین برای مادر شامل طیفی از مشکلات کوتاهمدت و بلندمدت است که مهمترین آنها عفونت زخم یا اندومتریت است که نیاز به آنتیبیوتیک دارد و خطر تشکیل لختههای خونی در وریدهای عمقی که با فعالیت زودهنگام کنترل میشود. همچنین ممکن است مادر دچار چسبندگیهای داخلی در آینده شود که در بارداریهای بعدی میتواند مشکلاتی ایجاد کند، و ریسک سزارینهای بعدی نیز افزایش مییابد، به طوری که هر سزارین، احتمال جفت اکرتا یا پارگی رحم در زایمانهای بعدی را کمی بالا میبرد، و مادر باید تحت نظارت دقیقتر قرار گیرد.
عوارض برای نوزاد
عوارض سزارین برای نوزاد معمولاً نادر هستند، اما مهمترین آنها شامل مشکلات تنفسی موقت است که به دلیل عدم تجربه فشارهای زایمان طبیعی، ممکن است مایع اضافی در ریههای نوزاد باقی بماند که این حالت معمولاً در ساعات اولیه برطرف میشود و افزایش خطر ابتلا به آسم و آلرژی در سالهای بعدی زندگی نوزاد نیز در مطالعات مشاهده شده است، هرچند که دلایل قطعی آن هنوز در حال بررسی است. در موارد بسیار نادر اورژانسی که نیاز به سزارین فوری است، احتمال آسیبهای جزئی مانند یک برش کوچک روی پوست نوزاد در حین خروج وجود دارد که معمولاً جدی نیست و به سرعت التیام مییابد.
خطرات عمل سزارین
خطرات عمل سزارین به مجموعه عوارض جدیتری اشاره دارد که نیازمند اقدامات درمانی فوری و تخصصی هستند، که شامل خونریزی شدید که ممکن است نیاز به تزریق خون داشته باشد، عفونتهای شدید که ممکن است به سپتیسمی منجر شوند و نیاز به بستری طولانیمدت دارند. مهمترین خطر بلندمدت نیز افزایش خطر پارگی رحم در زایمانهای طبیعی بعدی و افزایش احتمال جفت غیرطبیعی در بارداریهای آتی است، که این خطرات، اهمیت انتخاب یک جراح با تجربه و رعایت دقیق دستورالعملهای پزشکی قبل و بعد از عمل را دوچندان میسازد.
مزایای زایمان سزارین چیست؟
زایمان سزارین در شرایطی که به درستی انتخاب شود، مزایای حیاتی و غیرقابل انکاری برای مادر و نوزاد دارد که مهمترین فایده آن نجات جان و حفظ سلامت مادر و نوزاد در موقعیتهای پرخطر مانند جفت سرراهی یا پرولاپس بند ناف است. سزارین قابلیت پیشبینی بالایی دارد و به مادرانی که دارای مشکلات پزشکی خاص هستند این امکان را میدهد که خطر انتقال عفونت به نوزاد را به حداقل برسانند. همچنین سزارین از آسیبهای احتمالی به کف لگن مادر و بیاختیاری ادراری که ممکن است پس از زایمانهای طبیعی دشوار رخ دهد، جلوگیری میکند و در نهایت، به مادرانی که از زایمان طبیعی واهمه شدید دارند، یک گزینه برنامهریزیشده و مطمئن را ارائه میدهد.
زایمان سزارین چند ساعت طول میکشد؟
مدت زمان زایمان سزارین به طور کلی شامل دو بخش اصلی است: زمان فعال جراحی و زمان ریکاوری در اتاق عمل که معمولاً کل این فرآیند از زمان ورود به اتاق عمل تا خروج کامل مادر از اتاق عمل به طور متوسط بین ۴۵ دقیقه تا یک ساعت و نیم به طول میانجامد. خود عمل جراحی و خروج نوزاد اغلب بسیار سریع است و در عرض ۵ تا ۱۵ دقیقه پس از برش اولیه نوزاد متولد میشود، اما بخش اصلی زمان، صرف بستن دقیق لایههای مختلف شکم و رحم با بخیههای ظریف و محکم میشود که جراح با صرف وقت کافی برای این مرحله، از بهبودی مطلوب مادر در آینده اطمینان حاصل میکند.
زایمان سزارین با بی هوشی یا بی حسی؟
انتخاب بین بیهوشی عمومی و بیحسی موضعی در زایمان سزارین یکی از تصمیمات مهم تیم پزشکی است که اغلب، بیحسی موضعی به دلیل مزایای بیشتر برای مادر و نوزاد ترجیح داده میشود و در این روش، مادر کاملاً بیدار و هوشیار است و میتواند بلافاصله پس از تولد نوزاد خود را ببیند و لمس کند، در حالی که فقط قسمت پایین بدن بیحس است و خطرات کمتری متوجه نوزاد میشود. بیهوشی عمومی تنها در موارد سزارینهای اورژانسی بسیار فوری که زمان کافی برای بیحسی موضعی وجود ندارد یا در شرایط خاص پزشکی مادر که بیحسی موضعی ممنوع است، مورد استفاده قرار میگیرد.
درصورت تماس اعلام کنید که از طرف سایت تماس گرفته اید

در چه صورت زایمان سزارین انجام میشود؟

زایمان سزارین تنها زمانی انجام میشود که زایمان طبیعی برای مادر یا نوزاد خطرناک باشد یا امکانپذیر نباشد که دلایل پزشکی مختلفی برای این انتخاب وجود دارد و مهمترین این دلایل شامل عدم تناسب سر جنین با لگن مادر ، وجود سابقه سزارینهای متعدد، مشکلات جفت مانند جفت سرراهی یا جداشدن زودرس جفت، و قرارگیری نوزاد در وضعیت غیرعادی مانند بریچ یا عرضی است. همچنین، در مواقعی که مادر دارای بیماریهای مزمن خاص یا عفونتهای فعال جنسی است که ممکن است به نوزاد منتقل شوند، سزارین به عنوان یک روش ایمن برای حفظ سلامت نوزاد انتخاب میشود.
زایمان سزارین در چند هفتگی انجام میشود؟
زایمان سزارین برنامهریزیشده معمولاً برای اطمینان از رشد و بلوغ کامل ریههای نوزاد، در حدود هفته ۳۹ بارداری انجام میشود، زیرا این هفته به عنوان ایمنترین زمان برای به حداقل رساندن خطرات زایمان زودرس و عوارض تنفسی نوزاد شناخته شده است. با این حال، در مواردی که شرایط پزشکی خاصی برای مادر یا جنین وجود دارد ، پزشک ممکن است مجبور به انجام سزارین زودتر از موعد مقرر شود تا از بروز عوارض جدیتر جلوگیری کند که این تصمیم همیشه با بررسی دقیق تعادل بین سلامت نوزاد و مادر صورت میگیرد.
توصیههای کاربردی مهم بعد از عمل سزارین
توصیههای کاربردی مهم بعد از عمل سزارین برای یک دوران نقاهت راحت و سریع بسیار حیاتی هستند که اولین و مهمترین توصیه، تغذیه با شیر مادر است، حتی با وجود ناراحتی اولیه، زیرا شیردهی به انقباض رحم و بازگشت آن به اندازه طبیعی کمک میکند. هیدراته ماندن بدن با نوشیدن آب فراوان و رژیم غذایی سرشار از فیبر برای جلوگیری از یبوست ضروری است. همچنین، استفاده صحیح از شکمبند طبی با مشورت پزشک برای حمایت از عضلات شکم و کاهش درد هنگام حرکت، و خودداری مطلق از هر گونه رابطه جنسی و استفاده از تامپون تا زمان تأیید پزشک در معاینه شش هفتگی، از جمله توصیههای مهم برای بهبودی کامل است.
چه مادرانی باید عمل سزارین را انجام دهند؟

مادرانی که شرایط پزشکی خاصی دارند یا خطرات احتمالی بالایی در زایمان طبیعی آنها وجود دارد، باید عمل سزارین را انجام دهند تا سلامت خود و نوزادشان تضمین شود و این گروه از مادران شامل کسانی میشوند که در زایمان قبلی سزارین داشتهاند، مادرانی با مشکلات ساختاری لگن، یا حاملگیهای چندقلویی که وضعیت قرارگیری نوزادان پیچیده است. همچنین، حضور بیماریهایی نظیر جفت سرراهی یا عفونتهای فعال خطرناک نیز جزو دلایلی است که سزارین را به تنها راه ایمن برای تولد تبدیل میکند و این تصمیم همواره باید توسط تیمی از متخصصان گرفته شود.
عدم تناسب سر با لگن مادر
عدم تناسب سر با لگن مادر که از نظر پزشکی به عنوان عدم تناسب سفالوپلویک شناخته میشود، زمانی رخ میدهد که سر نوزاد نسبت به ابعاد لگن مادر بسیار بزرگ است و یا شکل لگن مادر به گونهای است که امکان عبور ایمن نوزاد از کانال زایمان وجود ندارد. در این شرایط، ادامه زایمان طبیعی با خطر بالای عدم پیشرفت زایمان، آسیب مغزی به نوزاد، و پارگی رحم مادر همراه است و سزارین تنها راهکار ایمن و منطقی برای به دنیا آوردن نوزاد است که این تشخیص معمولاً از طریق سونوگرافی و در طول مراحل اولیه زایمان داده میشود.
سابقه داشتن زایمان سزارین
سابقه داشتن زایمان سزارین قبلی یکی از شایعترین دلایل برای برنامهریزی سزارین مجدد است که در حال حاضر، اگرچه تلاش برای زایمان طبیعی بعد از سزارین در شرایط خاص امکانپذیر است، اما هر چه تعداد سزارینهای قبلی بیشتر باشد، خطر پارگی رحم در زایمان طبیعی بعدی به طور قابل توجهی افزایش مییابد. بنابراین، اکثر پزشکان برای زنانی که سابقه دو یا چند سزارین دارند، یا زنانی که سزارین قبلی آنها به دلیل اورژانس بوده یا برش کلاسیک داشته، سزارین برنامهریزی شده مجدد را به عنوان ایمنترین گزینه توصیه میکنند.
بارداری چند قلویی
در بارداری چند قلویی، به خصوص زمانی که تعداد نوزادان زیاد است یا وضعیت قرارگیری آنها در رحم نامناسب است، عمل سزارین اغلب انتخاب ارجح و ایمنتر است. اگرچه زایمان طبیعی دوقلوها در صورت قرارگیری هر دو نوزاد در وضعیت سر پایین ممکن است، اما در صورتی که نوزاد اول در وضعیت بریچ باشد، یا نوزادان بیش از دو قلو باشند، سزارین برای جلوگیری از عوارض ناشی از جابجایی یا درهم پیچیدگی بند ناف و خطر افت اکسیژن نوزادان در طول زایمان ترجیح داده میشود.
جفت سرراهی
جفت سرراهی یک وضعیت جدی پزشکی در دوران بارداری است که در آن جفت به طور کامل یا جزئی دهانه رحم را میپوشاند و مسیر خروج نوزاد را مسدود میکند. این وضعیت، مادر را در معرض خطر خونریزیهای شدید و ناگهانی قرار میدهد و زایمان طبیعی را تقریباً غیرممکن یا بسیار خطرناک میسازد، چرا که انقباضات زایمان میتواند باعث کنده شدن جفت و خونریزی شدید شود. در نتیجه، در صورت تشخیص جفت سرراهی کامل، زایمان سزارین برنامهریزیشده تنها راه ایمن برای تولد نوزاد و حفظ سلامت مادر است که معمولاً باید قبل از شروع دردهای زایمانی انجام شود.
قرارگیری نوزاد در رحم به صورت عرضی
قرارگیری نوزاد در رحم به صورت عرضی یا وضعیت عرضی به این معناست که نوزاد به جای اینکه سر یا پاها در قسمت پایین رحم قرار گیرند، به صورت افقی در طول شکم مادر خوابیده است. در این وضعیت، امکان زایمان طبیعی وجود ندارد و تلاش برای زایمان طبیعی میتواند منجر به پارگی رحم و آسیب جدی به نوزاد شود، بنابراین سزارین به عنوان تنها راهکار ایمن برای تولد نوزاد، ضروری است و معمولاً اگر تلاش برای چرخاندن نوزاد در لحظات پایانی موفقیتآمیز نباشد، جراحی سزارین به صورت قطعی برنامهریزی میشود.
قرارگیری کودک به حالت بریج
قرارگیری کودک به حالت بریج زمانی است که نوزاد به جای اینکه با سر در قسمت پایین رحم قرار گیرد، پاها یا نشیمنگاه خود را در دهانه رحم قرار داده است. اگرچه در برخی موارد نادر و تحت شرایط بسیار خاص، تلاش برای زایمان طبیعی بریچ ممکن است، اما به دلیل افزایش خطر گیر کردن سر نوزاد و پرولاپس بند ناف در زایمان طبیعی، در اکثر موارد، به خصوص برای مادران سزارین اول و در صورت عدم چرخش نوزاد با تلاشهای پزشکی، سزارین به عنوان ایمنترین روش برای جلوگیری از آسیب به نوزاد توصیه میشود.
تعداد بخیه در عمل سزارین چقدر است؟

اصطلاح “تعداد بخیه در عمل سزارین” به تعداد کل گرههای جراحی که در لایههای مختلف بافت زده میشود اشاره دارد و این عدد مشخص و ثابتی نیست، زیرا جراحان برای بستن حداقل هفت لایه از بافت، از جمله رحم، لایههای عضلانی، بافت همبند و پوست، از تکنیکهای مختلف بخیه استفاده میکنند. در اکثر سزارینها، برای لایههای داخلی از بخیههای جذبی استفاده میشود که نیازی به کشیدن ندارند و برای لایه پوست معمولاً از یک ردیف بخیه زیرپوستی قابل جذب یا استاپلر جراحی استفاده میشود که هدف اصلی، بستن محکم و دقیق لایهها و نه تعداد زیاد بخیهها است، تا بهترین نتیجه زیبایی و درمانی حاصل شود.
نتیجه گیری
انتخاب زایمان سزارین در تهران، به خصوص با دسترسی به بهترین پزشکان متخصص و بیمارستانهای مجهز، یک تصمیم مهم و سرنوشتساز برای هر خانواده است. هدف ما در این مقاله، ارائه یک نقشه راه جامع و شفاف بود تا شما بتوانید با آگاهی کامل از تمامی مراحل، فوائد، هزینهها، و ریسکهای احتمالی، این مسیر را با آرامش و اطمینان خاطر طی کنید. به یاد داشته باشید که سلامت مادر و نوزاد همیشه در اولویت است و یک جراح ماهر، با دانش و تجربه خود، تمامی تلاش خود را برای خلق یک تجربه تولد ایمن و شیرین به کار میگیرد. امیدواریم این اطلاعات تخصصی، شما را در انتخاب بهترین دکتر سزارین در تهران یاری رسانده باشد تا بتوانید بدون نگرانی، خود را برای در آغوش گرفتن دلبندتان آماده سازید و فصلی نو و زیبا در زندگی خود رقم بزنید.
سوالات متداول
۱. آیا امکان زایمان طبیعی پس از سزارین وجود دارد و شرایط آن چیست؟
بله، زایمان طبیعی پس از یک سزارین برای بسیاری از مادران با شرایط خاص امکانپذیر است، اما این تصمیم باید با دقت توسط یک متخصص مجرب ارزیابی شود.
۲. هزینه زایمان سزارین در تهران چقدر است و چه عواملی بر آن تأثیر میگذارند؟
هزینه زایمان سزارین در تهران میتواند نوسان بسیار زیادی داشته باشد و به طور کلی بسته به نوع بیمارستان ، میزان تخصص و شهرت پزشک جراح و تیم بیهوشی، و نوع اتاق بستری تعیین میشود.
۳. بهترین زمان برای برنامهریزی سزارین انتخابی در چه هفتهای از بارداری است؟
بهترین زمان برای برنامهریزی سزارین انتخابی، معمولاً در هفته ۳۹ بارداری است که این زمان توسط سازمانهای بهداشتی بینالمللی توصیه میشود تا اطمینان حاصل شود که ریههای نوزاد به طور کامل بالغ شدهاند و خطر مشکلات تنفسی ناشی از زایمان زودرس به حداقل برسد.
